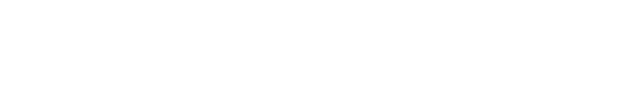糖尿病の治療について
糖尿病の原因
糖尿病とは、インスリンの不足により慢性的な高血糖状態を来すもので、1型(絶対的インスリン欠乏)、2型(相対的インスリン欠乏)、その他(遺伝子異常など)、妊娠糖尿病の4つに分類されます。日本人は欧米人よりやせ形でインスリン抵抗性が低い(インスリンが効きやすい)ものの、インスリン分泌が弱いため、食事の欧米化に伴う内臓脂肪の蓄積などによりインスリン抵抗性が軽度増大しただけで容易に糖尿病を発症しやすいと言われています。日本人では2型糖尿病が90%以上と最多で、一千万人に達しています。
糖尿病の診断
以下にガイドラインを示しますが、血糖値とHbA1c(過去1-2ヶ月の血糖を反映)を診断に用います。例えば普通に食事をして来院された時の血糖が200mg/dl以上でHbA1c 6.5%以上であれば糖尿病と診断されます。空腹時であれば血糖126mg/dl以上でHbA1c 6.5%以上であれば糖尿病です。
空腹時に採血してCペプチドを測ることでインスリンの分泌能を調べることができます。
糖尿病の治療
内服薬
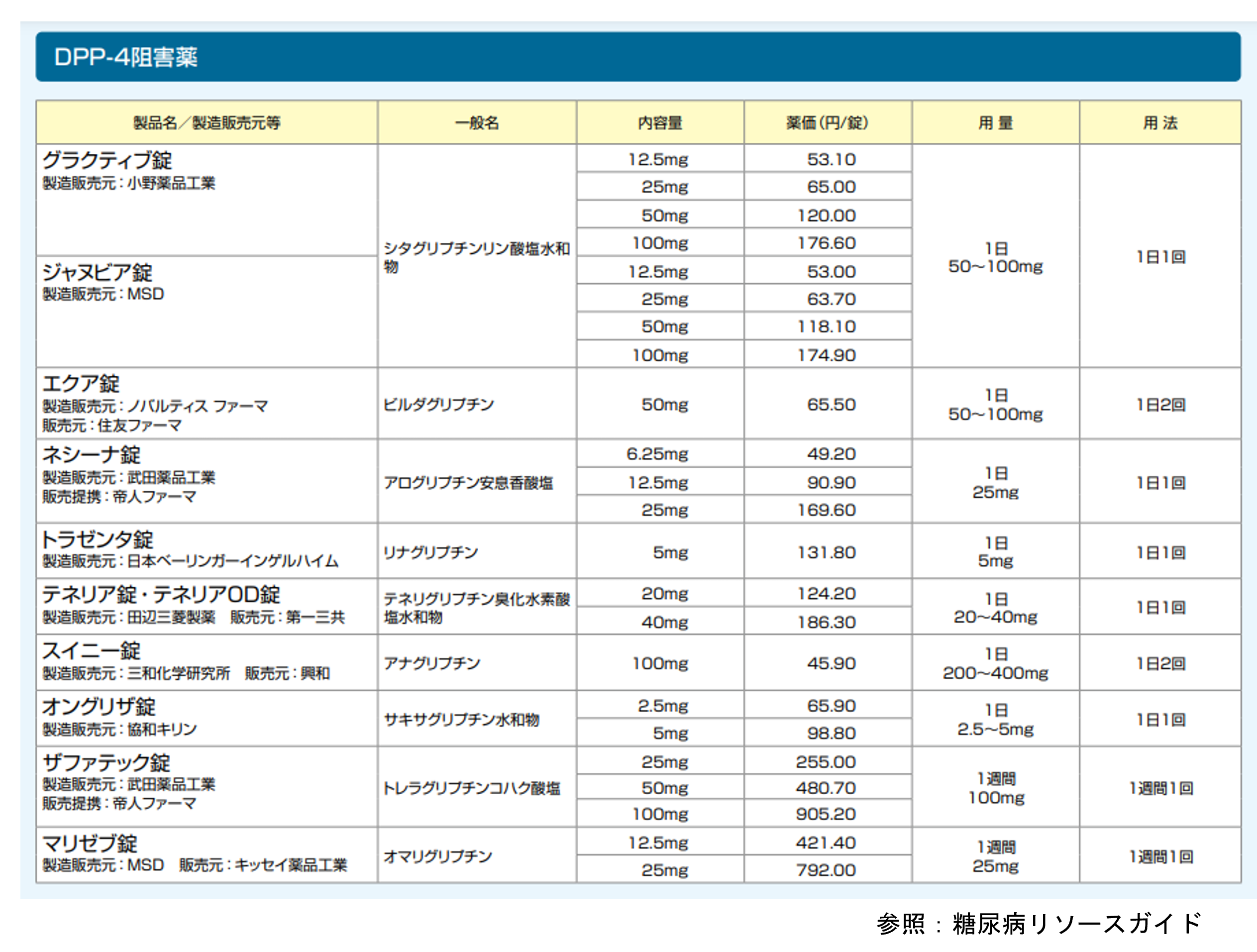
かつては、SU剤やグリニド薬という膵β細胞を刺激してインスリン分泌を促す薬がよく用いられていましたが、血糖値が低くても作用してしまうため、重い低血糖症状をおこすリスクがありました。そこで、血糖値が高いときだけインスリン分泌を促進するインクレチン(GLP-1、GIP)が着目されました。インクレチンはDPP-4という酵素で代謝されるため、この酵素を阻害する薬(DPP-4阻害薬)とGLP-1受容体作動薬が開発されました。
DPP-4阻害薬は現在2型糖尿病患者の約7割に使用されており、1日1回内服で済むものや、腎機能が悪くても使える薬(トラゼンタ)などがあります。
GLP-1受容体作動薬は注射薬が主でしたが、近年内服薬(リベルサス)も開発されました。

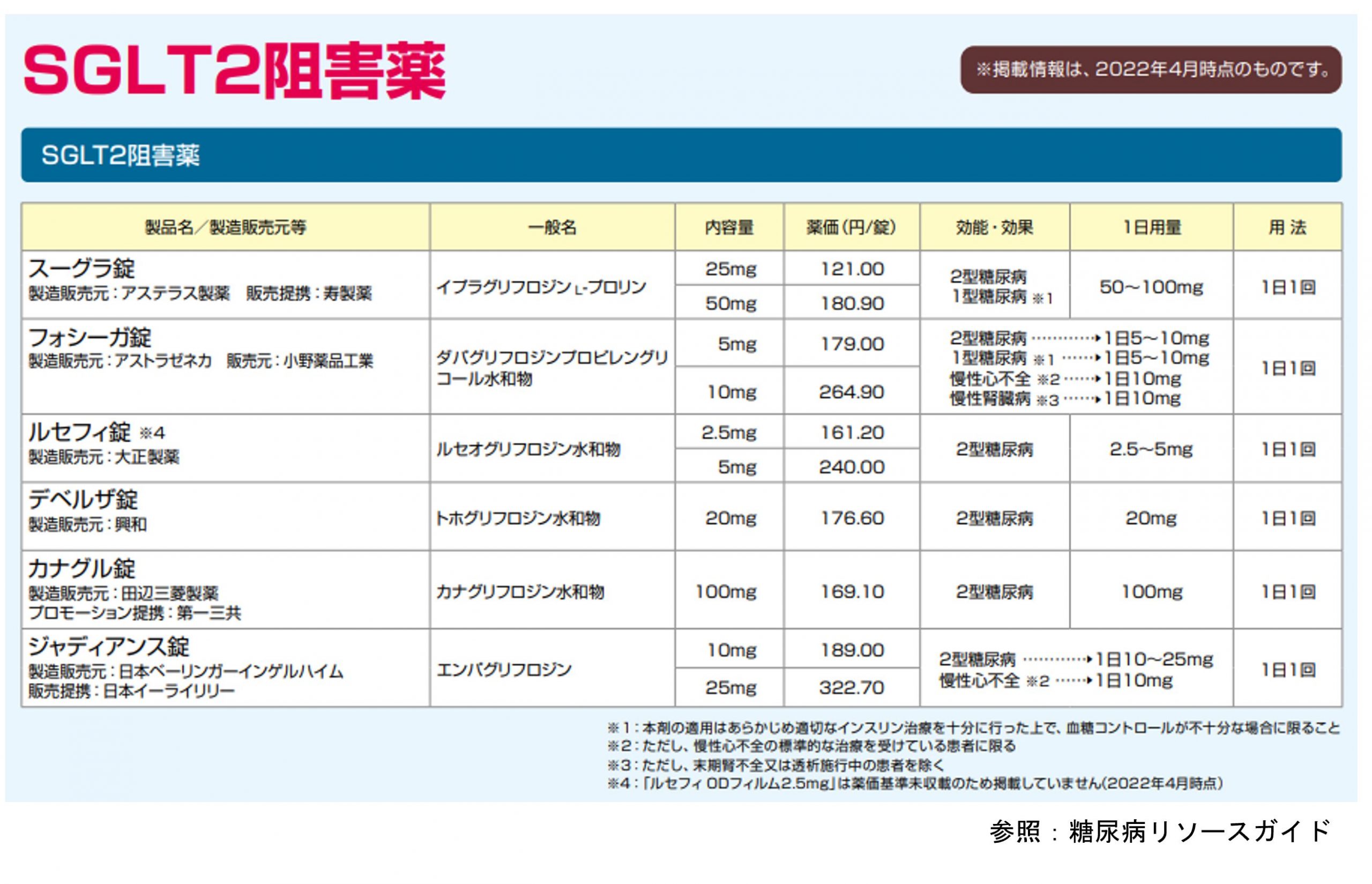
またSGLT-2阻害薬という、腎臓の近位尿細管でのグルコース再吸収を阻害する作用を持つ薬も開発されています。糖を尿中に捨てることでインスリン状態とは無関係に血糖を低下させることができ、体重減少効果もあります。デベルザは半減期が短いことで夜間の尿糖排泄が減るため、夜間の排尿回数が増えないという特徴があります。
従来の薬では、αグルコシダーゼ阻害薬という小腸での糖の吸収を抑えて急激な血糖の上昇を抑制する薬(ベイスン、セイブルなど)があります。また、ビグアナイド薬に分類されるメトホルミンという薬の有効性や安全性が見直されました。腎機能が悪いと副作用が出やすくなるため、新規に75歳以上の高齢者に使われることは推奨されてはいません。
また、ツイミーグというミトコンドリアに作用することでグルコース濃度に依存してインスリン分泌を促しつつ肝臓や骨格筋で糖代謝を改善する新しい薬理機序の薬剤も上市されました。上記の糖尿病の薬で効果不十分でもそれらに追加して使用することができます。ただ腎機能低下例には使用が推奨されていません。
注射薬
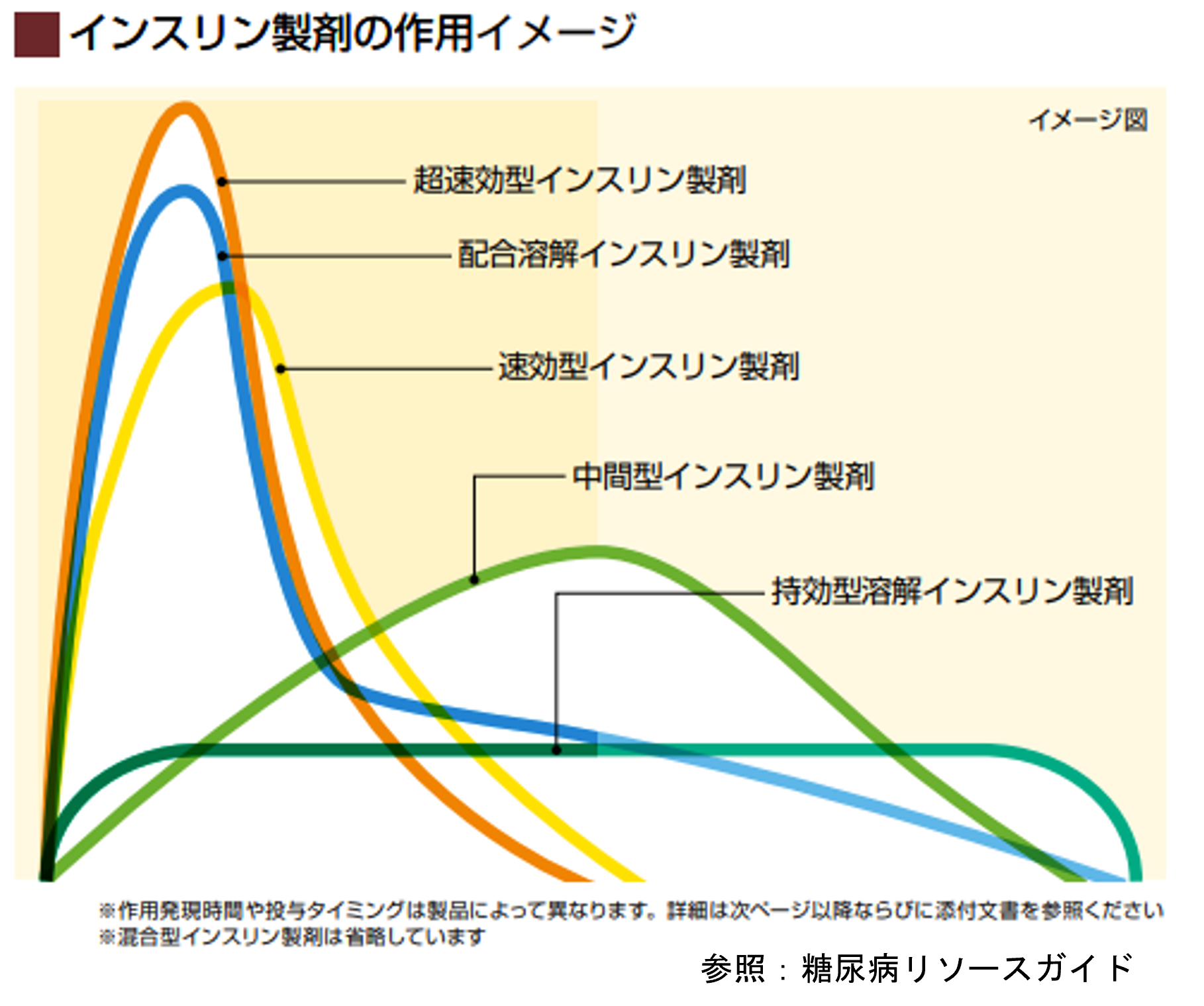
インスリン製剤はその作用時間によっていくつかに分類されています。
インスリンの相対適応:(1)空腹時血糖250mg/dl以上、(2)随時血糖350mg/dl以上、(3)尿ケトン+以上、(4)ステロイドを使用中の場合のいずれかで、なおかつ1-2Kg/月以上の体重減少がある場合
インスリン絶対適応:(1)1型糖尿病(2)高血糖昏睡(3)重度の肝障害・腎障害(4)重症感染症・中等度以上の手術前(5)中心静脈栄養中(6)DM合併妊娠
となっています。
通常はまず経口血糖降下薬から始めて、効果不十分であれば眠前に持効型溶解インスリンの注射を開始します。目標の空腹時血糖を80-120mg/dlとして量を調整します。空腹時血糖が目標に達しても食後血糖が高い(HbA1cの改善に乏しい)場合は、持効型溶解インスリンに加えて食前に超速効型インスリンを追加します。ライゾデグは超速効型30%と持続型70%が混合された製品で朝食直前・夕食直前の2回で済みますが、昼食後に高血糖になりやすいという欠点があります。
近年は、持効型溶解インスリンとGLP-1受容体作動薬を組み合わせることで低血糖をおこすリスクを軽減した製品(ゾルトファイ)もよく使われるようになってきました。1日1回注射で良いので使いやすい製品といえます。
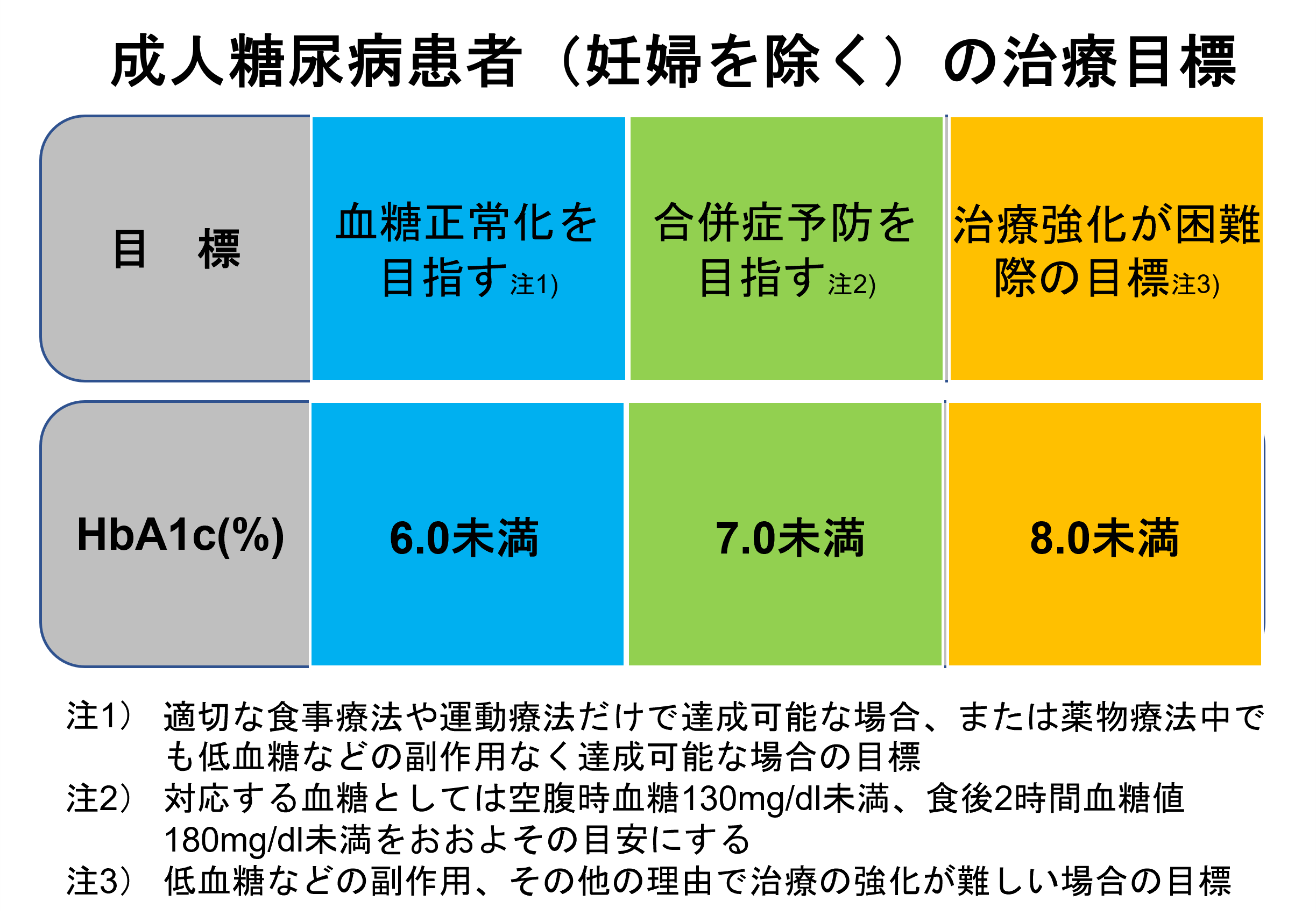
糖尿病治療の目標
患者さんの状態は様々ですので、下図のような目標が設定されています。血糖値だけでなく、脂質や血圧のコントロールも重要です。
高齢者の糖尿病
高齢者の約5人に1人が糖尿病と言われています。糖尿病があるとアルツハイマー病に1.5倍、血管性認知症に約2倍なりやすいというデータがあります。また重症低血糖も認知症の発症リスクになります。高齢者では腎機能などが低下し薬による低血糖のリスクが増すことや、認知症を合併してくる場合もあるため、やや緩い目標となっています。例えば中等度以上の認知症がある方の目標は8.0%未満であり、特にインスリンを使用している場合は下限7.5%、上限8.5%未満に設定されていて、下限が設けらているのが大きな違いです。
特にSU剤やメトホルミン、SGLT2阻害薬は腎機能が低い方には副作用がでててしまう可能性があるため、血糖だけでなく定期的な腎機能のチェック他剤への変更を考慮していくことになります。